Ubodni incidenti, kao i izloženost potencijalno infektivnim materijalima i tjelesnim tekućinama predstavljaju svakodnevni profesionalni rizik za zdravstvene djelatnike koji rade na poslovima koji uključuju invazivne medicinske postupke odnosno gdje postoji mogućnost ozljede s oštrim predmetima i izloženosti krvi i drugim tjelesnim tekućinama. Kontakt s krvlju, tjelesnim tekućinama ili tkivima može dovesti do prijenosa infekcija kao što su HIV, hepatitis B (HBV) i hepatitis C (HCV). Stoga je od iznimne važnosti znati i primjenjivati preventivne mjere za sprječavanje ubodnog incidenta ili ozljeda oštrim predmetom, a kad se on i dogodi pravovremeno i pravilno reagirati, pravovremeno prijaviti incidente te provesti sve potrebne dijagnostičke i preventivne postupke.
Rizična izloženost (ekspozicija) u kojima je moguć prijenos virusima koji se prenose krvlju (VPK) uključuje:
- Ubod na iglu ili posjekotinu oštrim predmetom kontaminiranim krvlju, drugom moguće infektivnom tjelesnom tekućinom ili tkivom.
- Kontakt tekućine ili tkiva sa sluznicom (oko, nos, usta, genitalije) ili oštećenom kožom (npr. ogrebotina, dermatitis).
- Ugriz osobe koji dovodi do oštećenja kože i kontakta s krvlju.
VPK – „virusima koji se prenose krvlju“ smatraju se hepatitis B virus (HBV), hepatitis C virus (HCV) i virus humane imunodeficijencije (HIV).
Najviše ubodnih incidenata bilježi se među medicinskim sestrama i tehničarima (42 %), zatim među liječnicima (14 %) te stažistima i studentima (13 %). Važno je spomenuti više od 50 % ubodnih incidenata ostaje neprijavljeno, čime je povećan rizik od nepravovremenog djelovanja. Rizik se procjenjuje prema tzv. „pravilu trojke“. Serokonverzija (pojava specifičnih antitijela u krvi) u slučaju ubodnog incidenta kod zdravstvenih djelatnika je slijedeća:
- Hepatitis B (HBV): do 30 % (23-62)
- Hepatitis C (HCV): 3 % (1,8)
- Infekcija HIV-om (HIV): 0,3 % (perkutano), 0,09 % (preko sluznice) (0,23-0,36)
Kada je rizik za infekciju visok?
Visok je u slučaju dubokih ozljeda, ozljeda predmetima vidljivo kontaminiranima krvlju, u slučaju uboda na šuplju iglu, kod osoba koje imaju visoku viremiju, kontakta infektivne tekućine sa sluznicom, tj. oštećenom kožom dulje od 15 minuta.
Ukoliko dođe do izloženosti – što učiniti?
Prvi korak podrazumijeva obradu rane ili sluznice. Važno je držati se slijedećih smjernica:
- Pustiti da rana spontano krvari nekoliko sekundi.
- Ne istiskivati, ni isisavati krv, ne trljati.
- Ranu isprati tekućom vodom, a zatim oprati sapunom i vodom.
- Sluznice i konjunktive odmah obilno isprati čistom vodom ili fiziološkom otopinom.
- U slučaju kontakta neozlijeđene kože s krvlju: skinuti kontaminiranu odjeću, oprati područje vodom i sapunom bez trljanja.
Incident je potrebno prijaviti nadređenoj osobi, a potom ispuniti potrebne zakonski propisane obrasce za daljnju evidenciju i obradu slučaja. Pravovremena prijava omogućuje brzu procjenu rizika i pravodobnu profilaksu.
Nakon toga slijedi procjena rizika i testiranje izložene osobe, ali i izvora (ako ga je moguće testirati). Evaluaciju provodi nadležni infektolog ili nadležni epidemiolog ili liječnik zadužen za prevenciju bolničkih infekcija koji će znati interpretirati anamnestičke i laboratorijske podatke testiranja, a ona uključuje:
- Vrstu i okolnosti izloženosti (dubina, vrsta predmeta, količina krvi, viremija izvora).
- Status izvora (poznat/poznat HIV/HBV/HCV pozitivni status, rizični čimbenici).
- Serološko testiranje izložene osobe i izvora uz njihov informirani pristanak:
- HIV Ag/At
- HBsAg, anti-HBc, anti-HBs (uključujući titar)
- anti-HCV
- U slučaju poznatog pozitivnog izvora: određivanje viremije i testiranje na rezistenciju virusa
Postekspozicijska profilaksa (PEP)
Postekspozicijska profilaksa (PEP) podrazumijeva medicinsku mjeru koja se provodi kod rizika prijenosa infekcije nakon ekspozicije te uključuje primjenu lijekova, cjepiva i imunoglobulina.
HIV PEP
Kako bi se prevenirala infekcija HIV-om, nakon rizične izloženosti primjenjuje se PEP antiretrovirusnim lijekovima. Učinkovitost PEP-a u sprječavanju infekcije HIV-om je visoka i iznosi 80-85%. Liječnik procjenjuje rizik zaražavanja HIV-om i odlučuje o uvođenju PEP-a, a indikacije su slijedeće: izloženost potencijalno infektivnim tekućinama (krv, genitalni sekreti, tjelesne tekućine koje sadrže krv); izvor je HIV pozitivan ili nepoznatog serostatusa, ali uz prisutnost rizičnih čimbenika za HIV. PEP je idealno započeti unutar 4 sata, a ne kasnije od 72 sata nakon izloženosti. Terapiju je potrebno uzimati kroz 4 tjedna prema uputama.
Za vrijeme uzimanja PEP-a i evaluacije, odnosno tijekom naredna 3 mjeseca preporučuje se korištenje kondoma u spolnim odnosima (osobito prvih 6–12 tjedana), izbjegavanje darivanja krvi, krvnih pripravaka, organa i tkiva te izbjegavanje dojenja i začeća.
PEP se provodi u Klinici za infektivne bolesti „Dr. Fran Mihaljević“ (Mirogojska 8, Zagreb). Ambulanta za PEP radi od ponedjeljka do petka od 8:00 do 14:30, tel: 01/2826-206.
Daljnji postupci i praćenje:
- HIV
HIV status je potrebno testirati odmah, a zatim ponovno nakon 6 i 12 tjedana te zadnje testiranje učiniti nakon 6 mjeseci. Ako se ustanovi da je izvor HIV negativan, moguće je prekinuti PEP. Ako se nastavlja PEP (izvor HIV pozitivan i/ili ima visoku viremiju), potrebno je kontrolirati kompletnu krvnu sliku, jetrene enzime (bilirubin, AST, ALT, GGT, ALP), ureu i kreatinin nakon 2 i 4 tjedna. U slučaju pojave simptoma akutne infekcije, radi se HIV RNA test.
2. HBV
Ako osoba prije ekspozicije nije cijepljena, potrebno je za 6 mjeseci provjeriti markere hepatitisa B (HbsAg, antiHBc). U slučaju pojave simptoma bolesti ili pozitivnih markera (antiHBc/HbsAg), potrebno je napraviti HBV DNA test.
3. HCV
Kod hepatitisa C važno je pratiti jetrene enzime te napraviti markere na HCV (antiHCV). Sve se to radi 4 do 6 tjedana nakon ekspozicije i ponavlja za 3 i 6 mjeseci. U slučaju pojave simptoma hepatitisa ili nalaza povišenih transaminaza, radi se PCR metoda HCV RNA.
Malo istraživanje o znanju budućih zdravstvenih radnika o ubodnim incidentima
U travnju 2025. godine provedena je online anonimna anketa među učenicima završnih razreda jedne srednje medicinske škole u Zagrebu, s ciljem dobivanja informacija o njihovom znanju o ubodnim incidentima. Istraživanjem je obuhvaćeno 23 učenika, od kojih su 18 (78,3 %) činile osobe ženskog, a 5 (21,7 %) muškog spola. Ispitanici su bili u dobi od 18 godina (26,1 %), 19 godina (60,9 %) te 20 godina (13,0 %).
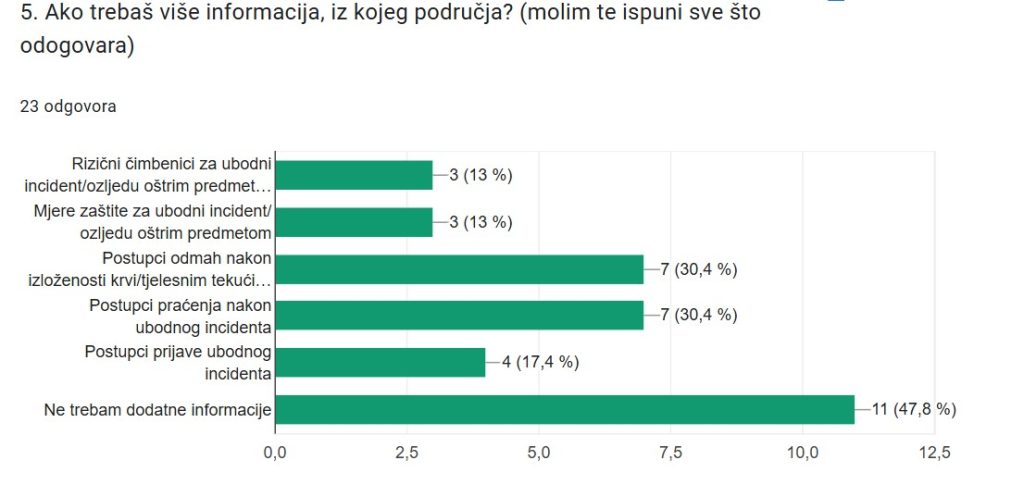
Unatoč malom uzorku, rezultati istraživanja donose nekoliko značajnih informativnih uvida o informiranosti učenika srednje medicinske škole o rizicima i postupku nakon profesionalne izloženosti krvlju prenosivim infekcijama. Većina ispitanika (56,5 %) smatra da posjeduje dovoljno znanja i vještina za prevenciju i smanjenje rizika od ubodnog incidenta ili ozljede oštrim predmetom prilikom profesionalnog rada. Njih 26,1 % smatra da ima osnovno znanje, ali izražava potrebu za dodatnim informacijama, dok 17,4 % navodi da ne raspolaže dovoljnim znanjem te da su im potrebne dodatne informacije.
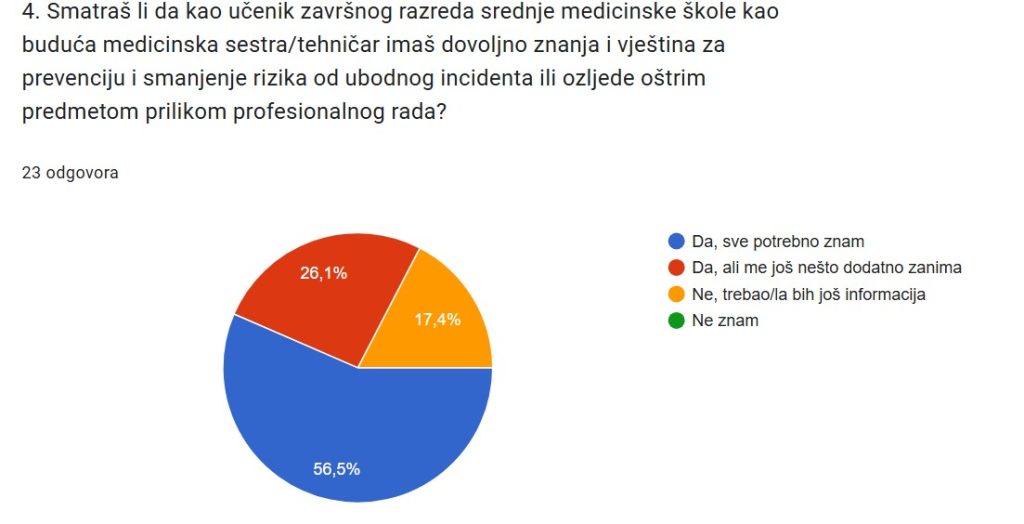
Kao područja u kojima im nedostaje znanja, ispitanici mogli označiti više ponuđenih odgovora, a naveli sljedeće: postupci praćenja nakon ubodnog incidenta (30,4 %), postupci odmah nakon izloženosti (30,4 %), postupci prijave ubodnog incidenta (17,4 %), rizični čimbenici za ubodni incident/ozljedu oštrim predmetom (13,0 %) i mjere zaštite za ubodni incident/ozljedu oštrim predmetom (13,0 %).
Tijekom prakse u školi 78,3% ispitanika/ica nije imalo ubodni incident ili izloženost rasprskavanju krvi ili drugim potencijalno zaraznim tjelesnim tekućinama. Ostalih 13,0% imalo je ubodni incident ili izloženost jednom, a 8,7% njih više puta. Ispitanici koji su imali ubodni incident ili izlaganje prskanju krvi (5 ili 21,7%), oni koji su odgovorili na pitanje prilikom kojeg medicinjskog postupka se izloženost dogodila, naveli su da im se incident ili izlaganje desilo prilikom odvajanja igle od štrcaljke, postavljanja i.v. puta, osobne higijene bolesnika i micanje i.v. braunile.
Osobe koje su imale ubodni incident upitane su kako su se osjećale nakon incidenta te su im ponuđeni slijedeći odgovori: „preplašeno i uznemireno“, „nesigurno što trebam raditi“, „ljutito“, „ništa od navedenoga“. Postotak odgovora „preplašeno i uznemireno“ bio je 21,7% , a ljutito 8,7%. Odgovor „ništa od navedenoga“ označilo je 78,3% ispitanika, dok je jedan ispitanik (4,3%) odgovorio da je bio nesiguran što treba raditi.
Svi ispitanici odgovorili su potvrdno na pitanje treba li se svaki incident prijaviti nadređenoj osobi (šefu). Na pitanje koje se infekcije mogu prenijeti prilikom ubodnog incidenta, najviše ispitanika odgovorilo je točno (65,2%): „HIV, hepatitis B, hepatitis C“. Ostali odgovori uključuju pogrešne ili nepotpune kombinacije, dok je 13,0% ispitanika izjavilo da ne zna odgovor na ovo pitanje.
Što se tiče pitanja o situacijama kada je rizik za infekciju veći ako se dogodi ubodni incident, pri čemu su ispitanici mogli odabrati više ponuđenih odgovora, najviše ispitanika je odgovorilo da je rizik za zarazu veći kod ozljede s predmetom koji je vidljivo kontaminiranim krvlju (65,2% odgovora). Također, isti postoci (60,9%) dobiveni su za odgovore da je rizik veći kod dublje ozljede te kod veće količine virusa u krvi (visoka viremija) kod izvora. Za odgovor „kod šuplje igle“ postotak je iznosio 8,7%, dok je za odgovor „ne znam“ dobiven postotak od 13,0%. Zanimljivo je da je bilo označeno 21,7% odgovora da je rizik za zarazu veći kod uboda kroz zaštitnu rukavicu, što bi zapravo bila situacija kada je rizik za zarazu manji (jer je igla prvo morala proći kroz rukavicu koja je pružila određenu zaštitu i moguće smanjila dubinu ozljede).
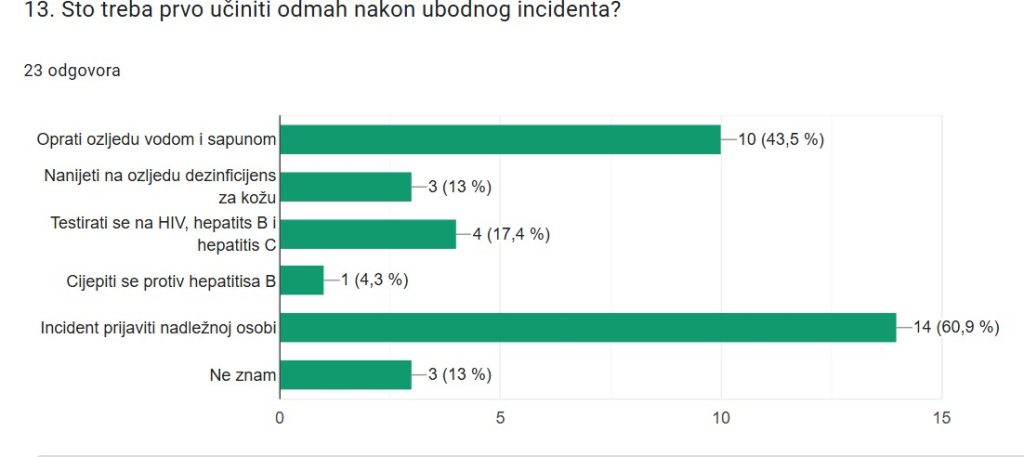
Većina ispitanika (73,9 %) smatra da medicinske sestre/tehničari najčešće doživljavaju ubodne incidente, što je prema literaturnim podacima točno. Njih 13,0% smatra da se ubodni incidenti najčešće događaju ipak specijalizantima, stažistima, studentima medicine i učenicima na praksi, dok 13,0% ispitanika odgovara da ne zna. Na pitanje što je prvo potrebno učiniti nakon ubodnog incidenta, najviše ispitanika (60,9 %; 14 odgovora) navodi prijavu incidenta nadležnoj osobi, dok 43,5 % (10 odgovora) smatra da je najvažnije odmah oprati ozljedu vodom i sapunom. Ostali odgovori uključuju testiranje na HIV, hepatitis B i hepatitis C (17,4 %) korištenje dezinficijensa za kožu (13,0 %), cijepljenje protiv hepatitisa B (4,3 %), a čak 13,0%, odnosno ukupno 3 odgovora su bila “ne znam”. Iz odgovora na ovo pitanje je vidljivo da iako je više od polovine ispitanika navelo točan odgvor što je potrebno učiniti odmah nakon ubodnog incidenta, značajan dio odgovora se odnosi na postupke koji se provode nakon izloženosti (npr. prijava nadležnoj osobi, testiranje, cijepljenje), ali ne spadaju u prve korake koje je potrebno odmah učiniti nakon ozljede u cilju zaštite zdravlja.
Na pitanje o najčešćim čimbenicima koji doprinose pojavi ubodnog incidenta također je bilo moguće odabrati više ponuđenih odgovora. Kao najčešći odgovor (78,3%) spominje se žurba i preopterećenost. Postotak od 73,9% odnosio se na odgovor „nepažnja“. Neznatno manji postoci (69,6%) bili su za dva ponuđena odgovora, „nedovoljno iskustva“ te „umor, premorenost“. Odgovor „ne znam“ označilo je 13,0% ispitanika, dok je 8,7% odgovora bilo previše iskustva.
U pogledu procjene rizika prijenosa infekcije nakon ubodnog incidenta zdravstvenih radnika na iglu zaražene osobe, čak 78,2% ispitanika nije znalo odgovor (60,9 %) ili je označilo netočan odgovor (17,3). Točne podatke (“hepatitis B – 30 %, hepatitis C – 3 %, HIV – 0,3 %”) prepoznalo je samo 21,7 % ispitanika.
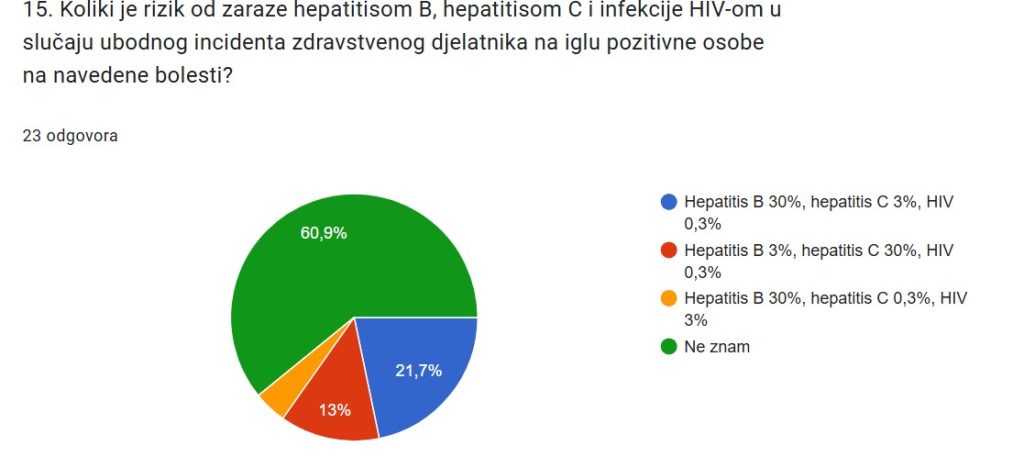
Zanimljivo je da je jedino pitanje iz upitnika koje su točno odgovorili svi ispatinici, pitanje koje glasi „Treba li svaki ubodni incedent prijaviti nadređenoj osobi odnosno šefu/ici“, a također je značajan udio ispitanika (60,9%) u pitanju što je potrebno učiniti odmah nakon incidenta, odgovor „incident prijaviti nadležnoj osobi“ svrstao među postupke koje je potrebno učiniti odmah nakon ubodnog incidenta. S jedne strane je to dobro, jer pokazuje usvojenost znanja o tome da ubodni incident treba službeno evidentirati, no ukazuje na potrebu povećanja svjesnosti o postupcima prve pomoći koje je potrebno učiniti neposredno nakon ubodnog incidenta (oprati ozljedu vodom i sapunom i nanijeti dezinficijens, isprati sluznicu vodom).
Zaključak istraživanja je slijedeći: Iako većina ispitanika smatra da posjeduje dovoljno znanja o ubodnim incidentima, više od trećine ispitanika (43,5%) smatra da treba dodatne informacije, a rezultati pokazuju jasnu potrebu za dodatnom edukacijom, osobito u područjima postekspozicijskih postupaka odmah nakon incidenta i daljnjih koraka i praćenja te rizika o prijenosu infekcije HIV-om, hepatitisa B i hepatitisa C. Usprkos ograničenju koje je vezano uz mali broj ispitanika, ovi rezultati istraživanja daju informativan uvid u smjer unaprjeđenja edukacije učenika zdravstvenih usmjerenja i ukazuju na važnost nastavka sustavne edukacije i praktičnih radionica kao dijela stručnog osposobljavanja budućih zdravstvenih radnika.
Autori:
prim. Tatjana Nemeth Blažić, dr. med. specijalist epidemiologije, Hrvatski zavod za javno zdravstvo
Antonio Blažić, učenik 5. razreda Škole za medicinske sestre Vinogradska
Literatura:
- Županac Ž. E-LEARNING: Profesionalna postekspozicijska profilaksa, , univ.bacc.med.tech., portal Volim zdravlje, 2020. [pristupljeno 15.4.2025.], dostupno na: https://volimzdravlje.hr/tecajevi/e-learning-profesionalna-postekspozicijska-profilaksa/
- Pravilnik o načinu provođenja i mjerama zaštite radi sprječavanja nastanka ozljeda oštrim predmetima (NN 39/2020), [pristupljeno 15.4.2025.], dostupno na: https://www.zakon.hr/c/podzakonski-propis/44213/nn-39-2020-%281.4.2020.%29%2C-pravilnik-o-na%C4%8Dinu-provo%C4%91enja-i-mjerama-za%C5%A1tite-radi-sprje%C4%8
- Postekspozicijska profilaksa (PEP) zaraze HIV-om, Referentni centar za dijagnostiku i liječenje zaraze HIV-om, Klinika za infektivne bolesti Dr. Fran Mihaljević, [pristupljeno 15.4.2025.], dostupno na: https://bfm.hr/referentni-centar-za-dijagnostiku-i-lijecenje-zaraze-hiv-om/
- Lakić M, Tešić V, Rizvan P, Nemeth Blažić T, Kaić B, Jergović M, Dabelić P. Smjernice za postupanje kod izloženosti virusima koji se prenose krvlju, Zagreb: Hrvatsko epidemiološko društvo; 2016. [pristupljeno 15.4.2025.], dostupno na: https://www.hed-hlz.com.hr/sadrzaj/publikacije/HED_smjernice_za_ubodne_incidente.pdf



















